Gdy pojawia się hasło operacja biodra, w głowie uruchamia się wiele pytań. Czy na pewno trzeba? Co z rehabilitacją? Czy istnieje skuteczna alternatywa? Coraz lepiej prowadzona diagnostyka oraz nowoczesne metody leczenia sprawiają, że decyzja o zabiegu jest bardziej świadoma, a droga do sprawności krótsza i bezpieczniejsza.
W CRS stawiamy na leczenie nieoperacyjne wtedy, gdy może dać trwały efekt, a jeśli operacja jest uzasadniona, pomagamy w kwalifikacji i przygotowaniu, prowadzimy rehabilitację i wspieramy w powrocie do aktywności.
Staw biodrowy potrafi długo tolerować przeciążenia i uszkodzenia, maskując problem bólem w pachwinie, pośladku lub kolanie. Gdy zwyrodnienie postępuje, wstajemy coraz trudniej, dystanse spacerowe się skracają, a sen bywa przerywany bólem. W pewnym momencie leczenie zachowawcze przestaje przynosić trwałą ulgę i wtedy warto rozmawiać o zabiegu.
Do najczęstszych wskazań należą zaawansowana koksartroza, martwica głowy kości udowej, powtarzające się złamania lub przemieszczenia oraz nieskuteczność metod nieoperacyjnych przy konflikcie udowo panewkowym. Kluczowe jest jednak precyzyjne rozpoznanie, ponieważ podobny ból może wynikać z zapalenia kaletki krętarzowej, przeciążenia ścięgien pośladkowych lub podrażnienia nerwu skórnego uda. Te sytuacje często leczymy skutecznie bez sali operacyjnej.
W praktyce decyzja nie jest zerojedynkowa. Czasem wystarcza kilka celowanych zabiegów pod kontrolą USG, poprawa siły mięśni pośladkowych i zmiana obciążeń. Gdzie indziej najlepszą opcją jest nowoczesna endoproteza, która pozwala wrócić do aktywności, na które dawno brakowało już szans.
Poniżej zestawienie opcji, ich typowych wskazań i orientacyjnego czasu powrotu do sprawności.
| Metoda | Co leczymy | Przybliżony powrót do aktywności |
| Artroskopia biodra | konflikt FAI, uszkodzenia obrąbka, wybrane przypadki bólu pachwiny | 6 do 12 tygodni w zależności od zakresu naprawy |
| Endoprotezoplastyka całkowita | ciężka koksartroza, martwica głowy kości udowej | chodzenie po 1 do 2 dniach, swobodna aktywność po 3 do 6 miesiącach |
| Hemiproteza | złamania szyjki kości udowej u osób starszych | pionizacja po 1 do 2 dniach, sprawność po 2 do 3 miesiącach |
| Resurfacing | wybrani młodsi pacjenci z dobrą jakością kości | 3 do 6 miesięcy w zależności od planu aktywności |
| Leczenie pod kontrolą USG | zapalenie kaletki, tendinopatie, bóle okołokrętarzowe | często natychmiastowa ulga, pełniejszy powrót w dniach do kilku tygodni |
| Fizjoterapia | osłabienie mięśni, sztywność, wzorce ruchowe | rozpoczynana wcześnie, kontynuowana etapowo |
Zanim rozważymy zabieg, warto wykorzystać pełen potencjał metod nieoperacyjnych. W CRS łączymy konsultację ortopedyczną z diagnostyką USG stawu biodrowego i tkanek okołostawowych. Ten model pracy daje szybkie rozpoznanie i możliwość działania od razu, w tej samej wizycie.
W wielu przypadkach to wystarcza, by przerwać błędne koło bólu i zapalenia. Dobre wyniki notujemy przy zapaleniu kaletki krętarzowej, przeciążeniu ścięgien pośladkowych, konfliktach tarciowych i wczesnych stadiach zmian zwyrodnieniowych. Kluczowe jest trafienie w przyczynę, nie tylko w objaw.
Kwalifikacja to proces, w którym łączymy ocenę objawów, obrazowania i celów funkcjonalnych pacjenta. Zdjęcia RTG w projekcjach czynnościowych, czasem rezonans lub tomografia, dają jasność co do stopnia uszkodzenia. Równie ważne są testy funkcjonalne: zasięg ruchu, wzorzec chodu, stabilizacja miednicy.
Leczymy człowieka, nie tylko obraz. U jednego ból ogranicza życie zawodowe i rodzinne mimo umiarkowanych zmian w RTG, u innego znaczne zmiany radiologiczne dają niewielkie objawy i wystarczy leczenie zachowawcze. Rozmowa o oczekiwaniach i stylu życia bywa tu równie ważna, co wynik badania.
Dobre przygotowanie przedoperacyjne skraca rekonwalescencję. Praca nad siłą pośladków, redukcja masy ciała, wyrównanie cukrzycy, rzucenie palenia i sanacja jamy ustnej to proste kroki, które obniżają ryzyko powikłań i przyspieszają powrót do formy.
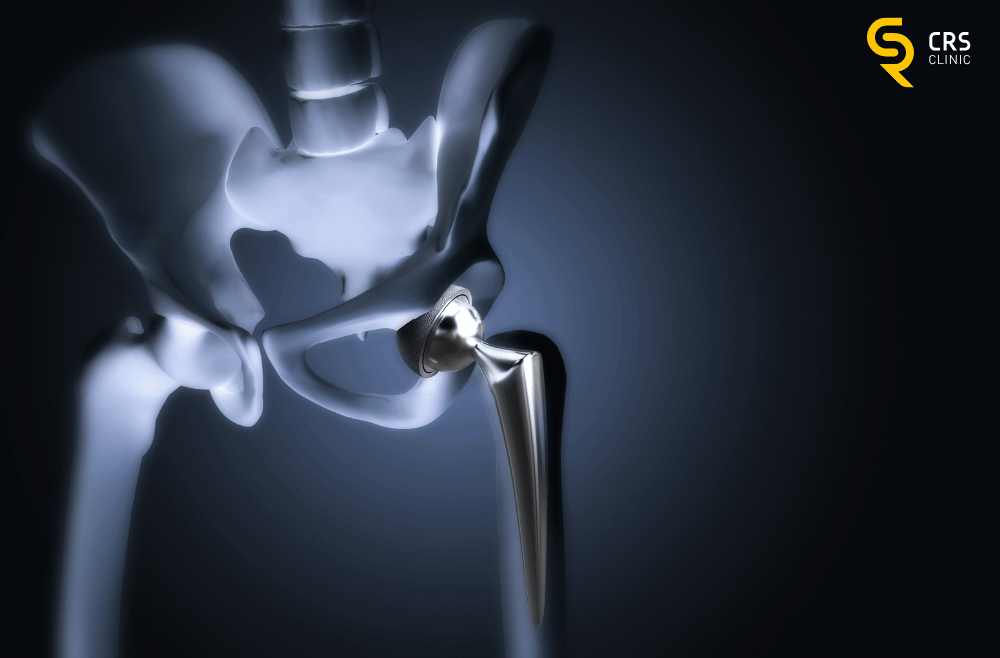
Operacje biodra różnią się zakresem i techniką, ale łączy je kilka elementów. Znieczulenie bywa przewodowe lub ogólne. Chirurg wykonuje cięcie, przygotowuje panewkę i kość udową, a następnie wprowadza implant, cementowany lub bezcementowy, dobierany do jakości kości i aktywności pacjenta. Coraz częściej stosuje się mniej inwazyjne dojścia, co ogranicza uszkodzenie tkanek.
Sam zabieg trwa zwykle od 60 do 120 minut. Pionizacja często następuje tego samego dnia lub dzień później. Im szybciej bezpiecznie wstaniemy, tym mniejsze ryzyko zakrzepicy, zapalenia płuc i osłabienia mięśni. Opieka przeciwbólowa jest planowana z wyprzedzeniem, aby umożliwić ruch.
Rehabilitacja zaczyna się wcześnie. Najpierw ćwiczenia izometryczne i delikatna mobilizacja, później trening chodu, stabilizacji i siły. W CRS prowadzimy fizjoterapię ukierunkowaną na cele funkcjonalne, nie tylko zakres ruchu. Chodzi o to, aby pacjent bezpiecznie wrócił do tego, co dla niego ważne.
W pierwszych tygodniach uczymy bezpiecznego wstawania, chodzenia po schodach i ochrony tkanek. Później dokładamy pracę nad dynamiką, propriocepcją i wytrzymałością. W miarę możliwości wykorzystujemy ćwiczenia w odciążeniu, pracę na bieżni antygrawitacyjnej lub w wodzie.
Zwykle po 6 do 8 tygodniach pacjent porusza się bez kul, a po 3 do 6 miesiącach wraca do swobodnych aktywności, w tym turystyki, pływania, jazdy na rowerze czy gry w golfa. Harmonogram zawsze dopasowujemy do typu zabiegu i postępów gojenia.

Każda operacja niesie ryzyko. Najczęstsze to infekcja, zakrzepica, zwichnięcie, nierówna długość kończyn, obluzowanie implantu oraz ból, który nie ustępuje tak szybko, jak oczekiwaliśmy. Dobra wiadomość jest taka, że większość z tych ryzyk można znacząco zmniejszyć.
Profilaktyka antybiotykowa, wczesna mobilizacja, farmakologiczna ochrona przeciwzakrzepowa, precyzyjna technika chirurgiczna i wysoka jakość implantów składają się na bezpieczniejszy wynik. Dużo daje także rzetelne przygotowanie przedoperacyjne oraz edukacja pacjenta, w tym wskazówki dotyczące ruchów do czasowego unikania.
Zdarza się, że ból przypominający biodrowy ma źródło w kręgosłupie lędźwiowym. Podrażniony korzeń nerwowy może dawać dolegliwości w pachwinie lub bocznej części uda. Dlatego podczas wizyty oceniamy nie tylko biodro, ale też wzorzec neurologiczny i testy kręgosłupowe.
W CRS konsultacja dolegliwości kręgosłupa jest lekarska, neurochirurgiczna i nie obejmuje diagnostyki USG kręgosłupa. USG wykorzystujemy ewentualnie jako narzędzie do zabiegów sonochirurgicznych w jego obrębie, na przykład do precyzyjnego podania leku, ale nie do rozpoznawania zmian w strukturach kręgosłupa. To ważne rozróżnienie. W przypadku stawów obwodowych, ścięgien i kaletek USG jest natomiast podstawą naszej diagnostyki i prowadzi nas podczas terapii.
Ruch to najlepsze lekarstwo dla stawu biodrowego i całego ciała. Po leczeniu nieoperacyjnym lub po operacji stawiamy na aktywności o kontrolowanym obciążeniu, które budują siłę, stabilność i elastyczność.
Pływanie, rower, nordic walking, trening siłowy z techniką i progresją to nasi stali faworyci. Bieganie jest możliwe u części pacjentów po artroskopii lub po stabilnym zroście tkanek, a po endoprotezie bywa tematem indywidualnym, zależnym od typu implantu i stylu biegu. Wspólnie dobieramy plan tak, aby ruch był źródłem energii, a nie nawracającego bólu.
To nie lista wyroków, tylko wskaźniki, że czas na rozmowę o opcjach. Część pacjentów mimo takich objawów świetnie odpowiada na leczenie pod kontrolą USG i dobrze prowadzoną rehabilitację.
Wiedząc, że czas i precyzja mają ogromne znaczenie, łączymy konsultację ortopedyczną z diagnostyką USG biodra i tkanek okołostawowych. Dzięki temu możemy od razu wykonać zabieg celowany: zlikwidować stan zapalny kaletki krętarzowej, opracować przyczep ścięgna, podać lek lub preparat biologiczny we właściwe miejsce. Taka sonochirurgia skraca drogę do ulgi i pozwala szybko wrócić do treningu motorycznego z fizjoterapeutą.
Jeśli wskazania do operacji są jasne, pomagamy w przygotowaniu i harmonogramie, koordynujemy badania oraz tworzymy plan rehabilitacji po zabiegu. Pacjent wie, co go czeka dzień po dniu. To dodaje spokoju i przyspiesza powrót do normalności.
W każdym scenariuszu celem jest to samo: trwała poprawa jakości życia. Sprawne wstawanie z łóżka, swobodny spacer, komfortowy sen, a z czasem ulubiona aktywność. I to jest możliwe, nawet gdy pierwszy raz pada hasło operacja biodra.

Doświadczony ortopeda wykonujący skomplikowane operacje w obrębie kończyny dolnej i górnej. Wykorzystuje swoje wieloletnie doświadczenie w diagnostyce ultrasonograficznej do nieoperacyjnego leczenia tkanek i stawów poprzez zabiegi sonochirurgiczne. Pod kontrolą ultrasonografu (USG) wykonuje:
Przeprowadza procedury sonochirurgiczne w obrębie kręgosłupa:
Na stałe współpracuje z zawodnikami i klubami zrzeszonymi w Federacji KSW oraz UFC (Ultimate Fighting Championship).
Ordynator Oddziału Urazowo-Ortopedycznego Szpitala Powiatowego im. M.Skłodowskiej- Curie w Ostrowi Mazowieckiej. Absolwent Śląskiej Akademii Medycznej w Katowicach. W 2005 roku uzyskał stopień doktora nauk medycznych, a w 2006 r. stopień specjalisty z zakresu ortopedii i traumatologii.
Odbył liczne kursy i szkolenia w zakresie ortopedii oraz traumatologii. Wykonuje konsultacje ortopedyczne połączone z diagnostyką USG narządu ruchu – umiejętności potwierdzone certyfikatem Roztoczańskiej Szkoły Ultrasonografii.

Zajmuje się zarówno operacyjnym jak i zachowawczym leczeniem urazów, schorzeń i przeciążeń w obrębie stawów kończyny dolnej i górnej.
Szczególnym obszarem zainteresowania i rozwijania specjalistycznej praktyki jest leczenie zachowawcze poprzez zastosowanie tzw. sonochirurgii - wykonywania mało inwazyjnych zabiegów pod kontrolą ultrasonografu (USG). Zabiegi sonochirurgiczne mogą być alternatywą dla zabiegu operacyjnego lub skuteczną metodą obniżania dyskomfortu i poziomu bólu np. w trakcie leczenia choroby zwyrodnieniowej.
W razie potrzeby, już w trakcie pierwszej konsultacji, przeprowadza zabiegi sonochirurgiczne u pacjentów z następującymi schorzeniami:
Państwowy Egzamin Specjalizacyjny zdał z jednym z najwyższych wyników w Polsce. Stale podnosi swoje kwalifikacje w ramach szkoleń, kursów i staży. Uczestnik licznych kursów zawodowych m.in. z ultrasonografii narządu ruchu, leczenia schorzeń stawu kolanowego, biodrowego, ręki, nadgarstka, stawu łokciowego.
Jest członkiem Polskiego Towarzystwa Chirurgii Ręki oraz zasłużonym Honorowym Dawcą Krwi.

